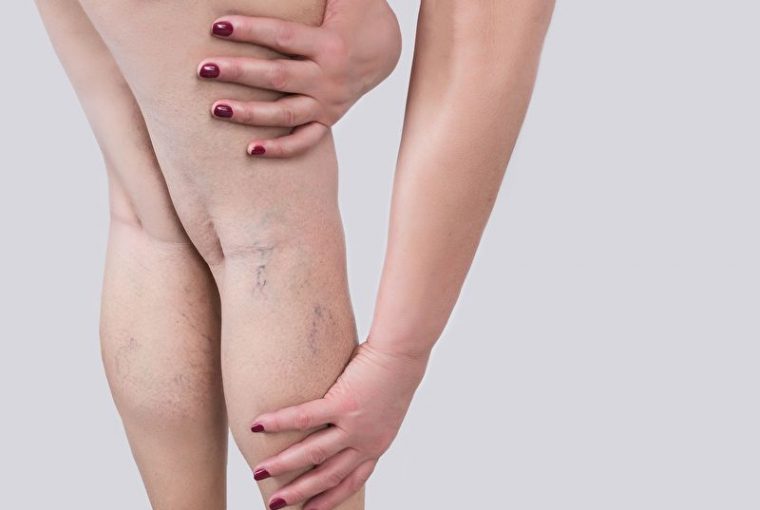
Besenreiser sind sehr kleine, erweiterte Venen in der Haut, die sich wie ein Besen verzweigen. Sie sehen blau-rot, manchmal auch dunkelviolett aus und werden von einer etwas größeren Vene gespeist. Nach dem Wegdrücken mit der Fingerkuppe füllen sie sich sofort wieder auf. Sie kommen überall am Körper vor, besonders häufig aber an den Beinen.
Was sind die Ursachen für Besenreiser und wie können sie erfolgreich behandelt werden. Beauty Guide befragte dazu Prof. Dr. Viola Hach-Wunderle, Expertin auf dem Gebiet der Angiologie.
Frau Prof. Hach-Wunderle, was genau sind die Ursachen für Besenreiser?
Besenreiser entstehen zum größten Teil – wie auch Krampfadern – durch Veranlagung. Davon können adipöse wie auch schlanke Menschen betroffen sein. Gelegentlich finden sich bei diesen Patienten auch Erscheinungen des erschlafften Bindegewebes im Körper („Bindegewebsschwäche“). Frauen erkranken häufiger als Männer, wahrscheinlich durch die Einwirkung weiblicher Hormone. Besenreiser können sich auch nach Operationen und nach Sklerosierungen („Verödungen“) von größeren Krampfadern ausbilden, sozusagen als „unerwünschter Nebeneffekt“. Wenn sie am Innenknöchel entstehen, bedeuten sie mitunter das erste Zeichen einer chronischen Venenkrankheit und bedürfen dann unbedingt einer Untersuchung der tiefen Leitvenen mittels Ultraschalldiagnostik.
Wie sehen die Behandlungsmethoden aus?
Als Behandlungsmethode der ersten Wahl gilt die Sklerosierung. Dabei wird eine alkoholische Lösung mit einer kleinen Spritze und winziger Kanüle in das Besenreisergeflecht eingespritzt. Das erfordert vom behandelnden Arzt eine ruhige Hand und große Erfahrung. Die Äderchen verkleben und werden vom Körper abgebaut. Eine andere Behandlungsmethode ist das spezielle Laserverfahren, das über die Hitzeeinwirkung wirksam ist.
Welche Vor- und Nachteile gibt es bei den Behandlungsmethoden?
Die Sklerosierung kann mit flüssiger oder mit aufgeschäumter Lösung („Schaumverödung“) durchgeführt werden. Die Schaumsklerosierung ist aggressiver und verursacht häufiger unerwünschte Pigmentierungen, also dunkle Flecken. Sklerosierung und Lasertherapie werden ambulant vorgenommen. Beide Verfahren verursachen einen leichten Schmerz beim Einstich beziehungsweise beim Auftreffen des Laserstrahls auf die Haut. Die Schmerzempfindung variiert von Patient zu Patient, hält aber nicht über die Behandlung hinaus an. Gegebenenfalls kann vorab zur Schmerzlinderung eine betäubende Creme aufgetragen werden. Sklerosierungen eignen sich sowohl für Besenreiser als auch für größere Krampfadern, da die Sklerosierungsmittel in unterschiedlich hoher Konzentration zur Verfügung stehen. In einer Therapiesitzung können also unterschiedliche Krampfadertypen sklerosiert werden. Demgegenüber ist das spezielle Laserverfahren für Besenreiser nicht für Krampfadern geeignet.
Können Spätfolgen auftreten?
Bei der Sklerosierung, vor allem bei der Schaumsklerosierung, aber auch beim Laserverfahren treten Miniblutgerinnsel in den behandelten Äderchen auf. Dieser Effekt tritt meistens optisch nicht in Erscheinung. In einigen Fällen können sich daraus jedoch bläulich-schwarze Verfärbungen in den Adergeflechten entwickeln, was vorübergehend schlimmer aussieht als zuvor. Wir Ärzte pieken dann das betroffene Gefäß mit einer winzigen Kanüle an und drücken das Minigerinnsel heraus. Das verhindert die wichtigste Spätfolge, eine braune Hautverfärbung („Hyperpigmentierung“). Manche Patienten neigen generell zu Pigmentierungen der Haut und profitieren dann nicht von einer Behandlung. Nach der Laserbehandlung können sehr kleine weiße Narben zurückbleiben. Eine Sonnenbestrahlung unmittelbar nach der Therapie wirkt sich für alle Verfahren hinsichtlich der Nebenwirkungen ungünstig aus und ist 3-4 Wochen lang strikt zu meiden.
Ab wann sollten Besenreiser unbedingt behandelt werden?
Das ist erforderlich, wenn Besenreiser Beschwerden verursachen, z.B. brennende Schmerzen während der Periodenblutung. Das ist jedoch eher selten der Fall.
Wie sieht es mit vorbeugenden Maßnahmen aus?
Da die Neigung zu Besenreisern in der Regel angeboren ist, gibt es keine wirksame Vorbeugung. Wir wissen aber, dass sich das Risiko durch hormonelle Behandlungen und Schwangerschaften bei manchen Frauen erhöht. Bei vorwiegend stehender oder sitzender Berufsarbeit sollte für sportlichen Ausgleich gesorgt werden. Besonders geeignet sind Laufen, Radfahren und Schwimmen.

Prof. Dr. Viola Hach-Wunderle








1 Kommentar